Visión General
Dependiendo del tratamiento y de los efectos secundarios relacionados con el mismo que resulten del tratamiento del cáncer de cabeza y cuello, la capacidad del paciente para hablar, comer y tragar puede verse afectada. El patólogo del habla y el lenguaje (SLP) desempeñará un papel fundamental en la evaluación, el tratamiento y la orientación del paciente y su familia a lo largo del tratamiento y la recuperación.
Función de deglución
Hay tres tipos de exámenes de la deglución que ayudan a los médicos a evaluar la capacidad del paciente para tragar y a desarrollar estrategias y técnicas para maximizar la seguridad y la eficacia de la deglución: Evaluación clínica de la deglución (CSE), Evaluación Endoscópica de la Fibra Óptica de Deglución (FEES), y Estudio modificado de la ingestión de bario (MBSS).
Durante el CSEEl SLP hará una revisión completa de la historia médica y obtendrá varias medidas del funcionamiento del habla, la voz y la deglución del paciente, hará recomendaciones sobre la dieta y proporcionará ejercicios específicos según sea apropiado.
Durante el CUOTAS un SLP pasará un instrumento delgado y flexible llamado endoscopio a través de la nariz de un paciente. El clínico entonces examinará directamente las partes de la garganta del paciente involucradas en la deglución, el habla y la respiración mientras el paciente traga diferentes consistencias de alimentos y líquidos. Este examen permite visualizar directamente la presencia de aspiración, que se refiere al paso inapropiado de alimentos/líquidos a través de las cuerdas vocales y hacia las vías respiratorias, la acumulación de alimentos o líquidos residuales en la garganta, u otros posibles problemas con la función de deglución.
Durante un MBS estudio, se colocará al paciente frente a una máquina de fluoroscopia o rayos X y se le pedirá que ingiera varios volúmenes y consistencias de alimentos y líquidos recubiertos de bario. Al hacerlo, el SLP podrá observar todas las etapas de la deglución del paciente de forma indirecta mirando el vídeo de las imágenes de rayos X. Esta prueba proporciona información valiosa sobre la presencia de aspiración y, por lo tanto, ayuda a determinar si es seguro para el paciente tomar nutrición y/o hidratación por vía oral. Debido a la pequeña exposición a la radiación, las pacientes embarazadas pueden no ser aptas para este examen.
Rehabilitación de la deglución
La función de la deglución puede verse afectada por una serie de diferentes tratamientos necesarios para superar el cáncer. Cuanto más intensa sea la terapia, mayor será el impacto que tendrá en la capacidad del paciente para tragar de forma segura y eficaz.
Los siguientes tratamientos utilizados comúnmente en el cáncer de cabeza y cuello pueden afectar a la deglución del paciente:
- Cirugía puede implicar la eliminación de estructuras vitales para la deglución y la protección de las vías respiratorias
- Radiación impacta en la capacidad de los músculos de la garganta para contraerse de manera efectiva
- Quimioterapia puede agravar los efectos de la radiación si se usan en combinación
Además, los pacientes que no pueden o deciden no tragar durante la terapia pueden sufrir una pérdida de coordinación del mecanismo de deglución. Esta pérdida de coordinación puede ser el resultado de que el paciente dependa de una sonda G para alimentarse durante y después de la terapia debido al dolor, la falta de gusto, el riesgo de aspiración o la pérdida de apetito. Además, el tiempo prolongado que se requiere para completar una comida a menudo hace que los pacientes se desanimen y opten por utilizar su sonda G como la ruta principal de entrada de alimentos y líquidos al cuerpo. Estos déficits pueden ocurrir incluso varios años después de la finalización de la cirugía, la radioterapia o la quimiorradioterapia. La gravedad de los trastornos de la deglución (disfagia) también puede estar relacionada con el tipo de tratamiento recibido, así como con la cantidad y la ubicación del tejido irradiado o eliminado durante la cirugía.
La disfagia puede producirse durante cualquiera de las diferentes etapas de la deglución, incluidas la fase oral, la fase faríngea y la fase esofágica. Estas tres fases de la deglución se producen, como su nombre indica, cuando el alimento o el líquido pasa por cada una de estas regiones anatómicas: la cavidad oral, la faringe y el esófago. Dado que en muchos cánceres de cabeza y cuello hay una superposición significativa de estas zonas, la causa de la disfagia suele ser multifactorial.
Otras causas de los trastornos de la deglución son el trismo (la apertura limitada de la mandíbula) y la reducción del rango de movimiento de la mandíbula (ROM). Además de limitar la cantidad de comida que puede pasar por la apertura de la boca, el trismo afecta a la capacidad del paciente para masticar la comida y, como resultado, puede resultar difícil tragar. El trismo también puede afectar el habla del paciente. La rehabilitación puede incluir cualquiera de los siguientes tipos de ejercicios: maniobras de deglución, como la deglución con esfuerzo o la maniobra de Mendelsohn (deglución prolongada); ejercicios de ROM (por ejemplo, mandíbula, lengua); ejercicios de fortalecimiento de la lengua; y estimulación táctil (masaje).
Rehabilitación de la disfagia
El SLP desarrollará un plan de tratamiento de rehabilitación individualizado basado en las deficiencias y limitaciones apreciadas durante el proceso de evaluación. La rehabilitación puede dirigirse a los déficits labiales, linguales, bucales, faríngeos o laríngeos. Los ejercicios incluyen la amplitud de movimiento pasivo y activo, ejercicios de resistencia y ejercicios dirigidos específicamente a la capacidad de despejar el bolo a través de la cavidad oral, la orofaringe y el esófago.
Recomendaciones de la dieta
El SLP hará recomendaciones sobre los alimentos y líquidos apropiados que un paciente puede tomar. Estas recomendaciones se basan en la evaluación realizada para maximizar la seguridad y la eficiencia. El cumplimiento de estas recomendaciones ayuda a asegurar que se satisfagan las necesidades calóricas.
Técnicas de movilización de la mandíbula
El SLP proporcionará ejercicios de amplitud de movimiento mandibular (ROM) activos y pasivos si se aprecia el trismo. Estos ejercicios también se pueden proporcionar de forma profiláctica para evitar que se produzca trismo durante o después del tratamiento del cáncer de cabeza y cuello. El trismo grave puede provocar dificultades en el habla, la alimentación por la boca, la higiene oral y la respiración. Dependiendo de la gravedad de la deficiencia, se puede recomendar un instrumento de rehabilitación del movimiento de la mandíbula para proporcionar una ROM más sostenida (Therabite, Dynasplint y Oro-Stretch son algunos de los dispositivos disponibles).

Therabite
El Therabite es un dispositivo manual que se utiliza para mejorar la amplitud de movimiento de la mandíbula. El dispositivo se utiliza colocando almohadillas de mordida entre los dientes y apretando la palanca para abrir la mandíbula hasta la apertura deseada que establece el SLP.
Está diseñado para seguir el recorrido curvo natural de la mandíbula al abrirse y cerrarse, al tiempo que estira y fortalece la musculatura circundante. La duración del estiramiento será fijada por el SLP, con el objetivo de aumentar gradualmente la apertura de la mandíbula.

OraStretch
OraStretch funciona de forma similar a TheraBite. El paciente muerde la almohadilla de mordida y utiliza la pinza para estirar lenta y pasivamente la mandíbula hasta la apertura deseada.
El usuario puede aumentar su amplitud de movimiento utilizando un mando. La OraStretch es ligeramente más ligera que la Therabite y más económica.

Dynasplint
El Dynasplint es un dispositivo manos libres que mejora la amplitud de movimiento de la mandíbula utilizando una tensión sostenida accionada por resorte para maximizar la apertura bucal.
El Dynasplint es beneficioso para personas con trismo severo, ya que el dispositivo puede utilizarse en pacientes con una apertura máxima de los incisivos de 7 mm. El dispositivo se introduce en la boca en posición cerrada. A continuación, se ajusta la tensión del dispositivo para abrir la boca del paciente hasta su apertura máxima actual sin ninguna molestia. A continuación, se mantiene esta posición durante un tiempo establecido por el terapeuta rehabilitador. La tensión del dispositivo sigue aumentando hasta que se alcanza la apertura máxima de la mandíbula. Por lo general, este dispositivo se alquila durante un tiempo y luego se devuelve al vendedor.
Rehabilitación de la voz
Para producir la voz, el aire fluye a través de las cuerdas vocales creando una vibración. Este sonido se convierte en voz usando los labios, la lengua, los dientes y el paladar. Una deficiencia de la voz se refiere a la calidad de la voz que una persona produce (es decir, ronca, respiratoria, hipernasal). Dependiendo de los cambios que ocurran en la anatomía del paciente después del tratamiento, puede ser un candidato para la rehabilitación del comportamiento de la voz, los dispositivos de prótesis o la intervención quirúrgica.
Las técnicas conductuales de rehabilitación de la voz se centran típicamente en la manera en que las cuerdas vocales se unen o se separan. Dado que la voz comienza con la respiración, la evaluación de la respiración y los ejercicios pueden ser abordados para maximizar la calidad vocal. También hay ejercicios para tratar a los pacientes cuyas cuerdas vocales se cierran con demasiada fuerza o no se cierran lo suficiente, lo que lleva a una voz tensa o respirante, respectivamente. La higiene vocal, o la forma en que un paciente cuida su voz, también es un factor crítico en la rehabilitación de la voz. Esto generalmente implica la discusión de la hidratación, la dieta, la humidificación y el control del volumen.
En casos de parálisis de las cuerdas vocales, si las intervenciones conductuales no son efectivas, puede indicarse una intervención quirúrgica. Los tratamientos quirúrgicos de esta condición están diseñados para reposicionar el pliegue vocal paralizado de manera que se pueda hacer un contacto más efectivo con la cuerda vocal móvil. Esta forma de intervención puede implicar el desplazamiento de una porción del cartílago inmediatamente adyacente a la cuerda vocal paralizada. Esto permite un máximo contacto de las cuerdas vocales durante la vibración, para optimizar la producción de la voz. Alternativamente, otro tratamiento quirúrgico de esta condición implica la inyección de la cuerda vocal paralizada con un relleno de grasa corporal, colágeno u otra sustancia aprobada. Esto sirve para aumentar el volumen de la cuerda paralizada, permitiendo de nuevo el máximo contacto de las cuerdas vocales durante la fonación.
Producción del discurso
Dependiendo de la localización del cáncer de cabeza y cuello, los sobrevivientes también pueden luchar con el deterioro del habla. La alteración del habla se refiere a un cambio en la forma en que se articulan los sonidos. Como se mencionó anteriormente, los sonidos del habla se producen utilizando las estructuras orales, incluyendo los labios, la lengua, los dientes y el paladar. La rehabilitación del habla puede centrarse en mejorar la fuerza/gama de movimiento de los articuladores móviles (labios y lengua), así como su coordinación. Estas medidas de rehabilitación tienen por objeto mejorar la precisión de los movimientos de las estructuras orales, que mejoran la capacidad del paciente para hablar.
Rehabilitación del habla después de una laringectomía total
Después de una laringectomía total (eliminación de la caja de voz), los pacientes siempre quieren saber si podrán volver a hablar. La respuesta es, la mayoría de las veces, sí. Hay algunos métodos diferentes para lograr el habla después de una laringectomía total. Todos ellos requieren entrenamiento y práctica para dominarlos, y un médico y el SLP ayudarán a determinar cuáles funcionan mejor para el paciente. Si están decididos a tener éxito, los pacientes se sorprenderán de lo buena que puede ser su voz al usar algunos de estos métodos. La adquisición del habla es vital para que un paciente de laringectomía pueda comunicarse eficazmente y, por lo tanto, reanudar un empleo remunerado y reintegrarse a su red social anterior al tratamiento. Antes de la cirugía de extirpación de la laringe debe realizarse una consulta con un SLP para analizar los cambios anatómicos y fisiológicos que se producen como resultado de la cirugía y discutir las posibles opciones de voz alaríngea.
Los tres principales métodos de habla después de una laringectomía total son la electrolaringe, el habla esofágica y la punción traqueoesofágica con prótesis (TEP).
Electrolarynx
Una electrolaringe, también llamada laringe artificial, es una forma efectiva de hablar después de una laringectomía total. La electrolaringe es un dispositivo externo de mano que el paciente controla colocándolo contra la piel del cuello o la mejilla. Crea vibraciones que llegan a la boca y pueden ser modificadas por las estructuras de la boca para permitir al paciente hacer sonidos y articular palabras. El resultado es una voz monótona, pero que puede ser bien entendida. Este tipo de habla mejora con la práctica. La desventaja es que, debido a que este método utiliza una fuente de sonido externa, la voz creada es de naturaleza mecánica. Por lo general, al paciente y a su familia y amigos les lleva un tiempo acostumbrarse a este sonido.
Uso de la electrolaringe
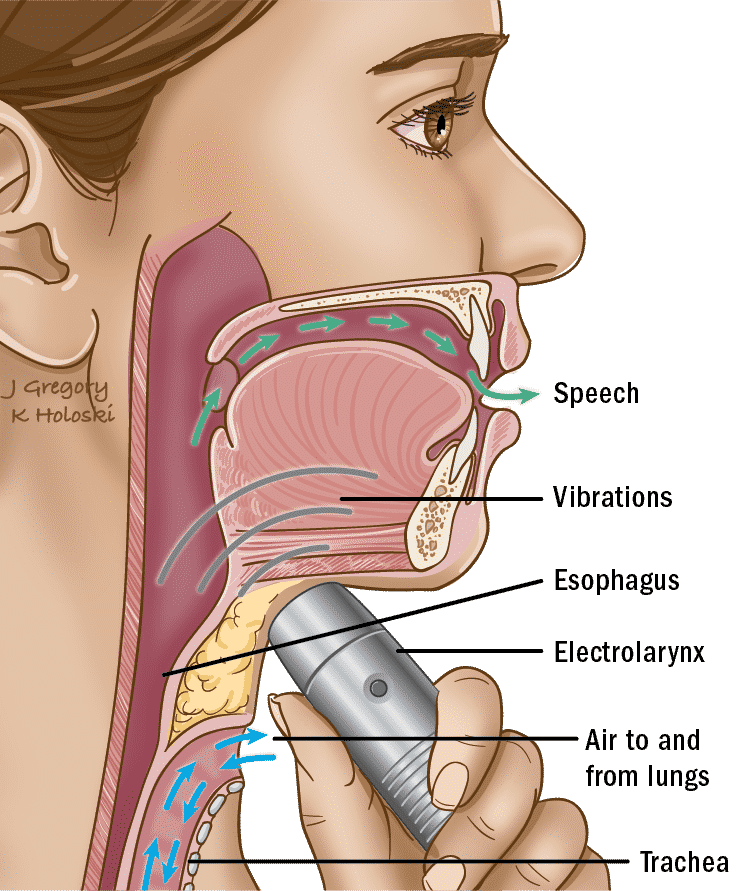
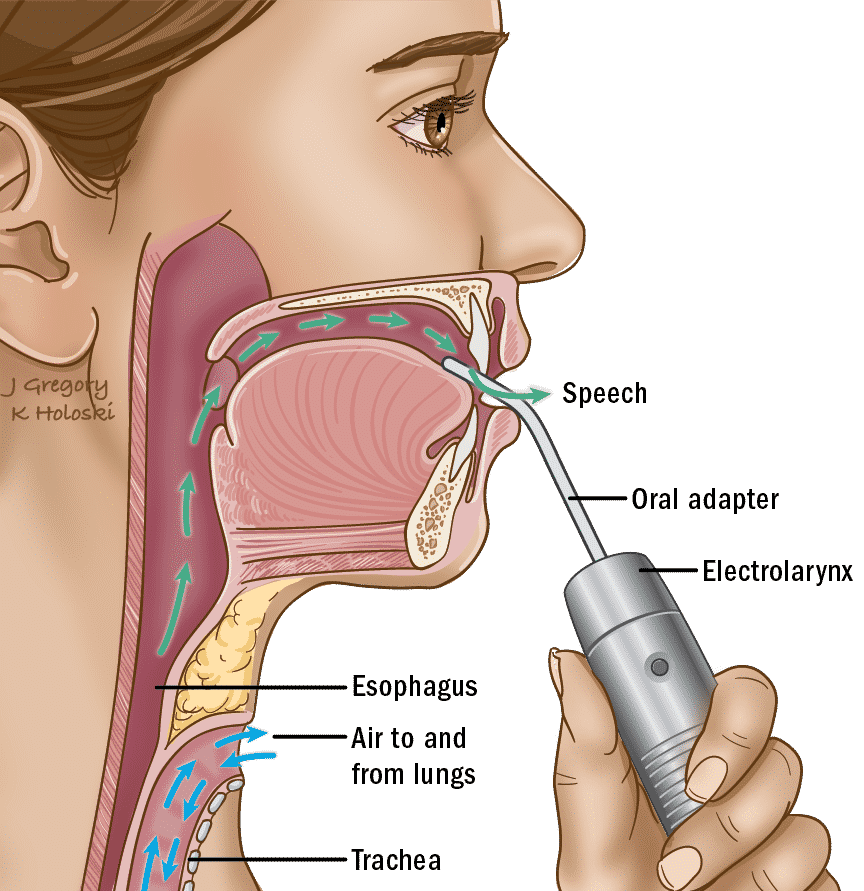
Hay dos métodos para transmitir la fuente de sonido externo de la electrolaringe para la producción de la voz. El método más común consiste en sostener el dispositivo contra la piel del cuello o la mejilla para que las vibraciones puedan ser transmitidas a través de la piel, como se ha descrito anteriormente. El otro tipo de electrolaringe tiene un accesorio que parece una pajita (llamado tubo oral) que dirige las vibraciones/sonidos hacia la boca. Independientemente del método de transmisión del sonido que se utilice, los pacientes alteran el sonido con los labios, la lengua y la boca para formar eficazmente el habla.
Discurso del esófago
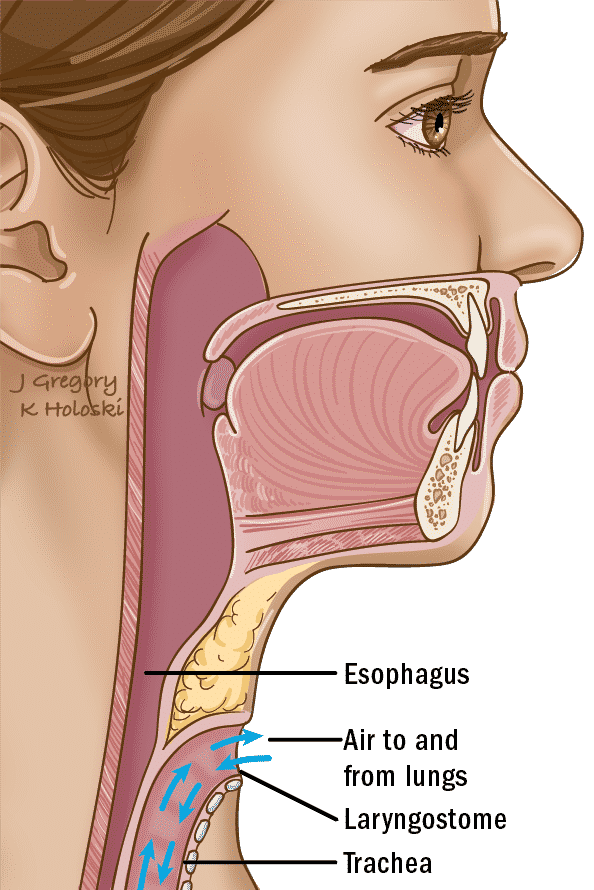
El habla esofágica se produce al tragar o empujar aire dentro del esófago y luego usar esa columna de aire para generar una nueva fuente de voz al eructar esencialmente el aire del esófago. El aire que sube se forma entonces en palabras con los labios y la lengua. El aire hace vibrar las superficies del esófago y la faringe para crear sonido. La ventaja del habla esofágica es que no requiere de dispositivos o procedimientos. Las desventajas son que para algunas personas es difícil aprender esta técnica de manera efectiva, la voz es a menudo más suave y sólo se pueden decir frases cortas a la vez.
Punción traqueoesofágica (PTE) con prótesis
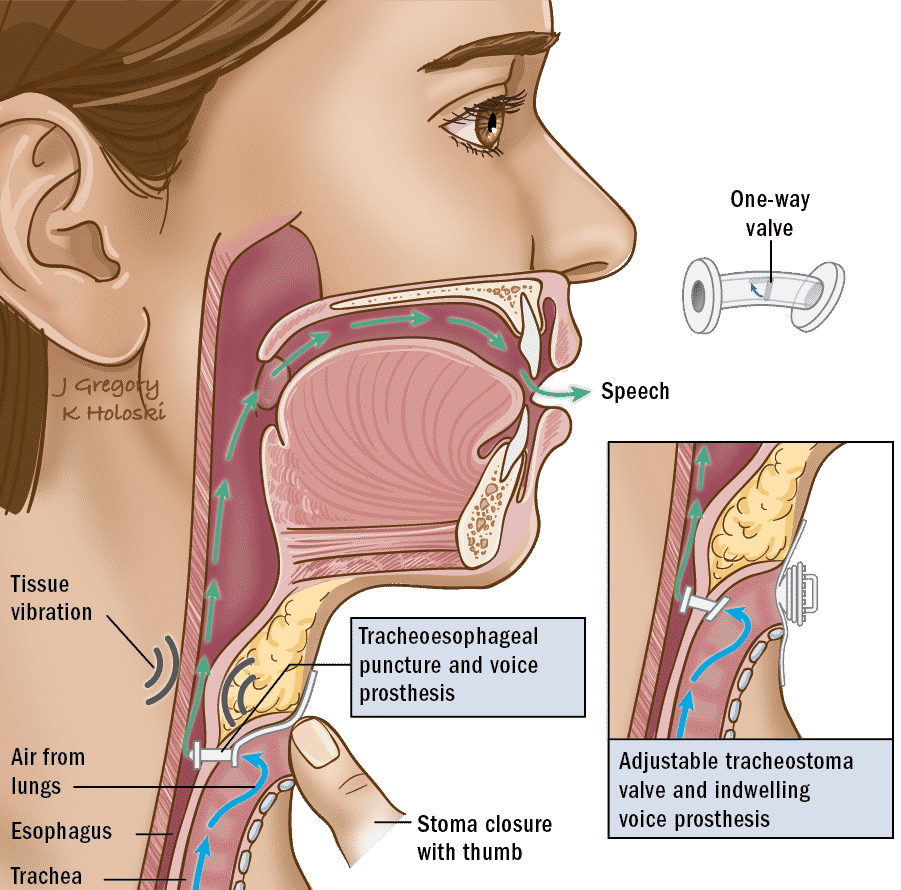
Este procedimiento y el dispositivo asociado es otra opción de comunicación disponible, que es más consistente con la producción natural del habla y la voz. El dispositivo es insertado por un cirujano en la oficina o en la sala de operaciones. La colocación de la prótesis adecuada, la obtención de instrucciones sobre cómo utilizarla y la realización de las modificaciones necesarias son realizadas por un logopeda en el consultorio.
La punción traqueosofágica primaria (PTE) es la que se realiza al mismo tiempo que la laringectomía. Una PTE secundaria se hace en una fecha posterior, ya sea en la oficina o en la sala de operaciones. Independientemente de si la PTE se realiza de forma principal o secundaria, la técnica básica para crear el habla es la misma. Se hace un pequeño agujero en la pared trasera de la tráquea, cerca del nivel de donde se cose la tráquea al cuello. El agujero se extiende desde la pared trasera de la tráquea hasta la pared delantera del esófago. Una vez que se crea la punción, se coloca un catéter temporal o la prótesis a través del lugar de la punción para mantenerlo abierto,. Si se coloca un catéter, la prótesis será insertada en una o dos semanas por un logopeda en el consultorio, dando tiempo a que el tracto de punción madure.
La prótesis TEP es una válvula unidireccional que dirige el aire de los pulmones para que pase a través de la prótesis a la neofaringe (la faringe recién reconstruida). La válvula se cierra en reposo para evitar que los líquidos y los alimentos entren en la tráquea a través de la prótesis.
La voz TEP se crea de la siguiente manera: El paciente respira a través del traqueostoma (la abertura en el cuello, también llamada estoma) y luego cubre el estoma, generalmente con el dedo, dirigiendo así la respiración a través de la prótesis TEP. El aire es entonces dirigido o desviado hacia la neofaringe, sube por la garganta y sale por la boca. La mucosa de la neofaringe reconstruida vibra cuando el aire pasa a través de ella, creando sonido. Además, algunos pacientes pueden ser candidatos a la comunicación alaríngea con manos libres. El SLP y el paciente trabajarán juntos para dominar el modo óptimo de comunicación con un TEP.
Las desventajas de una prótesis de TEP son que puede ser costosa y requiere mantenimiento. El mantenimiento incluye el cuidado diario de la prótesis y el reemplazo de la prótesis TEP cada pocos meses. Los pacientes deben planear aproximadamente seis visitas al fonoaudiólogo cada año para el manejo de la prótesis.
Con la cantidad adecuada de orientación de un SLP experimentado y con la práctica por parte del paciente, el discurso creado por un dispositivo TEP puede ser muy claro y mejorará con el tiempo.
Consejos útiles del TEP
Manteniéndolo limpio
Según el tipo, una prótesis debe venir con un cepillo para insertar en la prótesis o un dispositivo de lavado para inyectar agua dentro y a través de la prótesis para limpiarla. Para cualquiera de las dos técnicas, la prótesis debe ser limpiada mientras está en su lugar en el tracto de la fístula unas dos veces al día. Esto asegurará que los pacientes puedan producir una voz clara y continua.
Lidiando con la fuga
Si un paciente nota que está tosiendo cuando bebe o come, esto puede indicar una fuga: el paso de material del esófago a la tráquea a través del tracto. La prótesis TEP requiere un mantenimiento rutinario y su sustitución cuando se produce una fuga. Las fugas pueden ocurrir alrededor de la prótesis o centralmente a través del eje. Las fugas son preocupantes porque cualquier material que pase a las vías respiratorias puede viajar a los pulmones, causando una infección. Si se sospecha que hay una fuga, es importante que el paciente identifique de dónde viene. Un paciente debe quitarse su HME y observarse a sí mismo bebiendo un líquido de color mientras mira su prótesis en un espejo. Si la fuga viene a través de la prótesis se considera "fuga central". Si la fuga viene por el borde de la prótesis se llama "fuga periférica". Una escasa cantidad de fuga periférica está bien y es de esperar. Si hay una gran cantidad de fugas, es importante contactar con un logopeda para ajustar el ajuste o la posición de la prótesis. Si la fuga es central, puede significar que la prótesis debe ser limpiada o reemplazada. El paciente debe intentar primero limpiar la prótesis con un cepillo o una escobilla. Es posible que la comida o las secreciones se queden atascadas en el dispositivo, causando un mal funcionamiento. Si la limpieza de la prótesis no elimina la fuga central, el paciente debe contactar con el logopeda para concertar una cita para su sustitución. Si la fuga es significativa y el paciente no puede visitar el SLP de inmediato, la prótesis puede ser sellada con un tapón. Esto evitará que el paciente utilice el dispositivo para el habla, pero le permitirá seguir comiendo y bebiendo con seguridad sin fugas hasta que se reemplace la prótesis.
Infección por hongos
La placa y la película fúngica (biofilm) que se producen naturalmente tienden a acumularse en el reborde interior de la prótesis que se encuentra en el esófago, y con el tiempo causarán que la válvula se filtre. Si se produce una biopelícula excesiva, puede conducir a una fuga temprana, lo que requiere cambios frecuentes de la prótesis TEP. Cambios en la dieta, tales como la reducción de la cantidad de azúcar consumida y la limpieza de la prótesis de TEP con vinagre blanco puede frenar el crecimiento de la biopelícula. Puede indicarse una medicación antimicótica y los pacientes pueden obtener una receta de su médico para un medicamento antimicótico que puede retardar el desarrollo de la biopelícula.
Si la prótesis se cae
Si el TEP se cae, es imperativo que un pequeño tubo, normalmente un catéter de goma rojo, sea insertado dentro del lugar de la punción inmediatamente, antes de que se cierre. Este tubo actuará como un "marcador de posición" hasta que la prótesis del TEP pueda ser reemplazada. La colocación del catéter debe ser explicada por el logopeda del paciente cuando se discutan otras medidas de precaución de emergencia para la laringectomía en la consulta de voz inicial postoperatoria. El habla no será posible con un catéter insertado, pero minimizará la fuga y permitirá al paciente comer, beber y tragar saliva de forma segura hasta que la prótesis TEP sea reinsertada. También es imperativo que el paciente identifique la ubicación del TEP expulsado. Lo más probable es que el TEP haya sido expulsado del estoma (la abertura en el cuello). Sin embargo, es posible que el dispositivo haya caído en las vías respiratorias, requiriendo atención médica inmediata. Si no se encuentra la prótesis de TEP o se cree que ha entrado en los pulmones, se requerirá una radiografía de tórax para localizar la prótesis de TEP para su recuperación.
Calor, humidificación y filtración
Después de una laringectomía total, los pacientes pierden los efectos de calor, humidificación y filtración que normalmente resultan de respirar por la nariz y la boca. Por lo tanto, estos pacientes son propensos a un aumento de la tos y la producción de moco. Un casete de intercambio de calor y humedad (HME) ayuda a compensar esta pérdida de calor, humidificación y filtración de las vías respiratorias superiores después de una laringectomía total. Un HME calienta, humidifica y filtra las micropartículas del aire inhalado para reducir y adelgazar la producción de moco para evitar que el exceso de moco espeso obstruya la vía respiratoria del paciente. Los pacientes aplican el cassette de HME al tubo de laringectomía o a la carcasa adhesiva para minimizar la tos y la producción de moco. Los cassettes HME se reemplazan diariamente o cuando se ensucian con moco. Los pacientes deberán comprar suministros de reemplazo, incluyendo prótesis TEP, cassettes HME, tubos de laringectomía y carcasas adhesivas. La mayoría de las compañías de seguros cubren la mayoría de los costos, sin embargo, el paciente será responsable de cualquier cargo no cubierto por su seguro.













